非典別名:傳染性非典型肺炎
非典 的檢查:
(一)外周血象
1、外周血細胞分析診斷標準:
(1)多數患者白細胞計數在正常范圍內,部分患者白細胞減低,白細胞計數參考值范圍(4~10)×109/L。
(2)大多數SARS患者淋巴細胞計數絕對值減少,呈逐步減低趨勢,并有細胞形態(tài)學(xué)變化。
2、結果解釋
國內外不同文獻報道的結果有所差別,造成這些差別的可能原因如下:
(1)SARS-CoV主要作用于淋巴細胞(特別是T淋巴細胞),使外周血淋巴細胞數減低,而淋巴細胞在白細胞總數中占的比例較低(參考范圍0.20~0.40),除非淋巴細胞明顯減少,SARS患者的白細胞不會(huì )受到明顯的影響,但此時(shí)淋巴細胞絕對值會(huì )有明顯變化。另外,白細胞還受其他因素影響,如SARS患者合并感染時(shí),中性粒細胞(占白細胞的50%以上)增高可使白細胞明顯升高。因此,初診SARS患者,觀(guān)察淋巴細胞絕對值的變化可能更有診斷意義。
(2)文獻報道,診斷淋巴細胞減低的臨界值(cutoff值)為1.2×109/L可作為診斷SARS的輔助診斷指標;(0.9-1.2)×109/L為可疑;>1.2×109/L不支持SARS診斷。
(3)值得指出的是,在SARS疫情中,多數實(shí)驗室進(jìn)行血細胞分析使用的是電阻法血細胞分析儀,其血細胞分類(lèi)的原理是基于白細胞形態(tài)正常,根據細胞大小產(chǎn)生的脈沖大小進(jìn)行細胞分類(lèi)計數。換言之,只有細胞形態(tài)正常才能保證白細胞分類(lèi)計數相對準確,根據對200多例SARS或“疑似”患者血涂片的觀(guān)察,發(fā)現淋巴細胞和中性粒細胞均有中毒性變化及細胞體積的變化,約60%以上有“核凝”、“核固縮”和胞質(zhì)中含中毒顆粒及空泡,70%以上的中性粒細胞有“核脊突”,這會(huì )影響儀器分類(lèi)的準確性。因此在進(jìn)行血細胞分析時(shí),在做好防護條件下應重視血細胞顯微鏡檢查,或使用高檔“五分類(lèi)”血細胞分析儀進(jìn)行檢查。
(二)SARS特異性抗體
1、特異性抗體檢測標準
符合以下兩者之一即可判斷為SARS:
(1)平行檢測進(jìn)展期血清抗體和恢復期血清抗體發(fā)現抗體陽(yáng)轉。
(2)平行檢測進(jìn)展期血清抗體和恢復期血清抗體發(fā)現抗體滴度4倍及以上升高。
2、技術(shù)說(shuō)明
(1)方法:WHO推薦酶聯(lián)免疫吸附試驗(enzymelinked immunoabsorbent assay,ELISA)或免疫熒光試驗(immunofluorescence assay,IFA)作為血清SARS-CoV抗體檢測方法。
(2)雙份血清標本:SARS感染血清學(xué)診斷雙份血清標本是最可靠的。注意盡可能早地采取進(jìn)展期標本。
(3)平行檢測:進(jìn)展期和恢復期血清標本平行檢測是非常重要的。ELISA法檢測時(shí)應將雙份血清標本置于同一塊酶免疫反應板內,IFA法檢測時(shí)應將雙份血清標本置于同一張玻片,這樣檢測抗體滴度才有可比性。
(4)檢測抗體的種類(lèi):國內目前SARS-CoV抗體檢測包括IgG、IgM或總抗體,其中任何一種抗體發(fā)生陽(yáng)轉或4倍及以上升高,均可診斷SARS。因IgG抗體持續時(shí)間較長(cháng),最好檢測IgG抗體。
(5)試劑盒:應有國家有關(guān)機構頒發(fā)的應用許可證。
3、結果解釋
進(jìn)展期血清抗體和恢復期血清抗體發(fā)現抗體陽(yáng)轉或4倍以上升高,診斷SARS-CoV近期感染。
根據WHO的資料,ELISA法檢測患者血清SARS-CoV抗體時(shí)使用發(fā)病21天后的血清標本所得結果比較可靠,而IFA法使用發(fā)病10天后的血清標本所得結果比較可靠。絕大多數SARS患者癥狀出現1個(gè)月內,應可濁出IgG抗體。
需要注意的是,有些SARS患者血清抗體(IgG和或/IgM)在進(jìn)展期已為陽(yáng)性,恢復期血清沒(méi)有4倍及以上升高,但這些患者雙份血清存在高滴度的抗體,可結合臨床進(jìn)行診斷。未檢測到SARS-CoV抗體不能排除SARS-CoV感染。血清學(xué)抗體檢測不作為早期診斷依據,檢測及分析結果時(shí)應考慮試劑盒的質(zhì)量。
(三)SARS-CoV RNA
1、SARS-CoV RNA陽(yáng)性判斷標準
應用PCR方法,符合下面三項之一者可判斷為檢測結果陽(yáng)性:
(1)至少需要兩個(gè)不同部位的臨床標本檢測陽(yáng)性(例:鼻咽分泌物和糞便)。
(2)收集至少間隔兩天的同一種臨床標本送檢檢測陽(yáng)性(例:兩份或多份鼻咽分泌物)。
(3)在每一個(gè)待定檢測中對原臨床標本使用兩種不同的方法,或重復PCR方法檢測陽(yáng)懷。
2、PCR檢測結果的確認
(1)使用原始標本重復PCR試驗;
(2)在第二個(gè)實(shí)驗室檢測同一份標本。
3、實(shí)驗室檢測的幾個(gè)問(wèn)題
對PCR檢測有如下要求:
①使用PCR方法進(jìn)行SARS-CoV檢測的實(shí)驗室應該有PCR工作經(jīng)驗。應采用南控程序并確認一個(gè)合作試驗室,以便于對陽(yáng)笥結果進(jìn)行交叉核對。
②對SARS-CoV特異性PCR試驗陽(yáng)性結果的確認應采用嚴格的標準,特別是在低流行區。
③SARS-CoV檢測用試劑盒應具有國家有關(guān)機構頒發(fā)的許可證,應包括已公布的對照、PCR引物及工作流程,應使用權威機構提供的RNA樣本作為陽(yáng)性RNA對照。
④SARS-CoV試驗的舔生取決于標本的收集和對患者檢測的時(shí)間。采用PCR方法會(huì )得到假陰性的結果,而多個(gè)標本和多部位取材可增加試驗敏感性。
⑤嚴格執行實(shí)驗室操作標準,避免陽(yáng)性結果。
⑥在每次PCR操作過(guò)程中,應包括合適的陰、陽(yáng)性對照。在提取中應有一份陰性對照,在PCR運行中應有一份水對照,在核酸提取及PCR運行中應有一份陽(yáng)性對照;患者標本檢測必須要有陽(yáng)性對照,以便測出PCR抑制物(即設抑制對照)。
⑦擴增第二組基因區或進(jìn)一步增加試驗的特異性。
⑧患者出現癥狀后5~7天內采集標本陽(yáng)性率最高。
4、標本的采集、運送及保存
(1)漱口液
①采集:采集有助于提高病毒檢出率。應在患者進(jìn)食2小時(shí)后采集標本,期間盡量少喝水。取無(wú)菌生理鹽水5ml盛裝在15ml標準帶蓋密封一次性無(wú)菌塑料離心管內。選擇發(fā)病早期(最好5天之內)的病例。采樣時(shí)可讓患者先咳嗽數聲,然后用5ml無(wú)菌生理鹽水漱口,漱口時(shí)讓患者頭部后仰,發(fā)出“噢聲”,讓采樣液在咽部轉動(dòng)3-5秒,隨后通過(guò)紙漏斗緩緩吐回離心管中。
②運送與保存:標本應置于冰塊環(huán)境中(預先準備冰壺)在2小時(shí)內盡快送至實(shí)驗室。標本至實(shí)驗室后,應盡快進(jìn)行處理及檢測,如果在24小時(shí)內可安排檢測,標本可置于4℃保存。如果未能安排檢測,則放-20℃保存,需要長(cháng)期保存應置于-70℃。
(2)糞便
①采集:使用清潔便盆盛裝患者糞便,用滅菌竹簽挑取含膿、血或黏液的糞便置于15ml標準帶密封一次性無(wú)菌塑料離心管內。
②運送與保存:標本應置于冰塊環(huán)境中(預先準備冰壺)在2小時(shí)內盡快送至實(shí)驗室。標本至實(shí)驗室后,應盡快進(jìn)行處理及檢測,如果在24小時(shí)內可安排檢測,標本可置于4℃保存。如果未能安排檢測,則放-20℃保存,需要長(cháng)期保存應置于-70℃。
(四)T淋巴細胞亞群
1、外周血T淋巴細胞亞群檢測診斷標準
大多數SARS患者外周血T淋巴細胞CD3+、CD4+、CD8+亞群均減低,尤以CD4+減低明顯。
2、檢測方法
應用流式細胞儀(Flow Cytometer,FCM)對相應熒光抗體標記的樣本進(jìn)行檢測,計算CD3+、CD3+CD4+、CD3+CD8+細胞的百分比和絕對值。
3、結果解釋
(1)百分比:SARS患者的CD3+、CD4+、CD8+亞群的百分比可減低或正常。
(2)絕對值:SARS患者的CD3+、CD4+、CD8+亞群明顯減低,其中以CD4+亞群減低尤為顯著(zhù)。
(3)CD4+、/CD8+:正常或降低。
(4)個(gè)體差異:不同SARS患者之間存在著(zhù)較大的個(gè)體差異,影響因素包括年齡、病情、病程、有無(wú)基礎疾病、免疫功能狀態(tài)等。
現已證實(shí),T淋巴細胞介導的特異性細胞免疫功能低下是SARS患者的主要免疫病理改變之一,主要表現為T(mén)淋巴細胞及其亞群的明顯受損,其中CD3+、CD4+、CD8+尤為明顯。另外,糖皮質(zhì)激素的應用也會(huì )使T淋巴細胞亞群(主要為CD3+、CD4+、CD8+)的動(dòng)態(tài)檢測,有助于SARS-CoV致病機制的研究和診斷,并且對于指導治療(尤其是糖皮質(zhì)激素應用的時(shí)機、劑量等)以及提示預后具有重要價(jià)值。但應用此標準診斷SARS時(shí),應排除人類(lèi)免疫缺陷病毒(HIV)和乙型肝炎病毒等感染、腫瘤、自身免疫性疾病、免疫缺陷病、血液系統疾病、肝腎疾病、糖尿病、器官移植等情況導致的CD3+、CD4+、CD8+的變化。T淋巴細胞的受損與病情嚴重程度有明顯相關(guān)性,即重型SARS患者較普通型明顯,死亡病例T淋巴細胞的減低為可逆性改變,恢復期病例的T淋巴細胞及其亞群可逐漸接近或達到正常水平。
4、注意事項
(1)樣本采集后應6小時(shí)內送檢,24小時(shí)內完成檢測。
(2)進(jìn)行T淋巴細胞亞群檢測的同時(shí)應計數外周血淋巴細胞,用以計算各亞群(CD3+、CD4+、CD8+)的絕對值。
(3)防止微小凝塊阻塞流式細胞儀的吸樣針,加樣時(shí)應盡量將全血樣本粘至樣品測試管的側壁上。
(4)防止單克隆抗體的損失,對樣本進(jìn)行熒光標記時(shí)應盡量避免將試劑粘到樣本測試管的側壁上。
(5)操作中應注意避免各熒光標記單克隆抗體的交叉污染。
影像學(xué)檢查
影像檢查是SARS臨床綜合診斷的主要組成部分,也是指導治療的重要依據。包括疾病的早期發(fā)現、鑒別診斷、監視動(dòng)態(tài)變化和檢出并發(fā)癥。放射科醫師要在各級診療機構中充分發(fā)揮影像診斷的作用。
(一)影像檢查方法
1、影像檢查技術(shù)
X線(xiàn)平片和CT是SARS的主要檢查方法。普通X線(xiàn)檢查一般采用立位后前位胸片。床旁胸部攝片在患者情況允許的情況下應采用坐位拍攝后前位胸片。數字化影像技術(shù)如計算機X線(xiàn)攝影術(shù)(computed radiography,CR)和數字X線(xiàn)攝影術(shù)(digital radiography,DR)有助于提高胸部X線(xiàn)檢查的診斷質(zhì)量。CT可檢出X線(xiàn)胸片難以發(fā)現的病變,一般應采用高分辨CT(high revolution CT,HRCT)檢查。在圖像的存儲與傳輸系統(picture archiving and communication system,PACS)基礎上建立的影像工作流程可提高工作效率,減少交叉感染。
放射科醫務(wù)人員要嚴格遵守SARS的消毒防護規定,預防感染,同時(shí)要嚴格執行X線(xiàn)的防護措施。
2、影像檢查程序
(1)初次檢查:對于臨床懷疑為SARS的患者應當首先選 用X線(xiàn)平片檢查。若X線(xiàn)平片未見(jiàn)異常,則應及時(shí)復查。如有條件可采用CT檢查。
(2)治療復查:在SARS治療過(guò)程中,需要復查胸片了解疾病的病情變化和治療效果。一般1-2天復查胸片1次。或根據虱的病情及治療情況縮短或延長(cháng)復查時(shí)間。如胸片懷疑合關(guān)空洞或肺纖維化,有條件者可進(jìn)行CT檢查。
(3)出院檢查:出院時(shí)需要拍攝胸片。出院后應定期復查,直到炎性影像完全消失。對于X線(xiàn)胸片已恢復正常的病例,CT可以顯示X線(xiàn)胸片不能發(fā)現的病變。
(二)基本影像表現
SARS的X線(xiàn)和CT基本影像表現為磨玻璃密度影像和肺實(shí)變影像。
1、磨玻璃密度影
磨玻璃密度影像在X線(xiàn)和CT上的判定標準為病變的密度比血管密度低,其內可見(jiàn)血管影像。在X線(xiàn)上磨玻璃密度影像也可以低于肺門(mén)的密度作為識別標準。磨玻璃密度影像的形態(tài)可為單發(fā)或多發(fā)的小片狀、大片狀,或在肺內彌溫分布。在CT上密度較低的磨玻璃影內可見(jiàn)肺血管較細的分支,有的在磨玻璃樣影像內可見(jiàn)小葉間隔及小葉內間質(zhì)增厚,表現為胸膜下的細線(xiàn)影和網(wǎng)狀結構。磨玻璃影內若合并較為廣泛的網(wǎng)狀影像,稱(chēng)為“碎石路”(crazy-paving)征。密度較高的磨玻璃影內僅能顯示蔌隱約可見(jiàn)較大的血管分支。有的磨玻璃影內可見(jiàn)空氣支氣管征(air brochogram).
2、肺實(shí)變影
在X線(xiàn)和CT上肺實(shí)影的判定標準為病變的密度比血管密度高,其內不能見(jiàn)到血管影像,但有時(shí)可見(jiàn)空氣支氣管征。在X線(xiàn)上肺實(shí)變影像又可以以高于肺門(mén)陰影的密度作為識別的依據。病變形態(tài)為單發(fā)或多發(fā)的小片狀、大片狀,或彌漫分布的影像。
(三)不同發(fā)病時(shí)期的影像表現
在影像表現上,SARS的病程可分為發(fā)病初期、進(jìn)展期和恢復期。
1、發(fā)病初期
從臨床癥狀出現到肺部出現異常影像,時(shí)間一般為2-3天。X線(xiàn)及CT表現為肺內小片狀影像,密度一般較低,為磨玻璃影,少數為肺實(shí)變影(圖9,10)。有的病灶呈類(lèi)圓形。病變以單發(fā)多見(jiàn),少數為多發(fā)。較大的病灶可達肺段范圍,但較少見(jiàn)。X線(xiàn)胸片有時(shí)可見(jiàn)病變處肺紋理增多、增粗。CT顯示有的病灶周?chē)苡霸龆唷線(xiàn)對于較小的、密度較低的病灶顯示率較低,與心影或橫膈重疊的病變在后前位X線(xiàn)胸片上有時(shí)難以顯示。病變以?xún)煞蜗乱凹胺沃車(chē)课欢嘁?jiàn)。
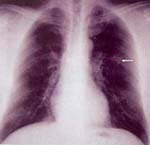
圖9? SARS患者發(fā)病后3天X線(xiàn)胸片,肺內有小片狀磨玻璃密度陰影(箭頭)
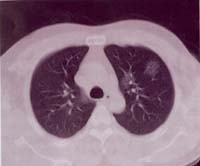
圖10圖9病例發(fā)病后3天胸部CT片,肺內有小片狀磨玻璃密度影像
2、病變進(jìn)展期
病變初期的小片狀影像改變多在3~7天內進(jìn)行性加重。多數患者在發(fā)病后2-3周進(jìn)入最為嚴重的階段。X線(xiàn)和CT顯示病變由發(fā)病初期的小片狀影像發(fā)展為大片狀,由單發(fā)病變進(jìn)展為多發(fā)或彌漫性病變 (圖11,12)。病變可由一個(gè)肺野擴散到多個(gè)肺野,由一側肺發(fā)展到雙側。病變以磨玻璃影最為多見(jiàn),或與實(shí)變影合并存在。有的病例X線(xiàn)胸片顯示病變處合并肺紋理增粗增多,CT顯示肺血管影像增多。有的患者在X線(xiàn)胸片顯示兩側肺野普遍增高,心影輪廓消失,僅在肺尖及肋角處有少量透光陰影,稱(chēng)為“白肺”。“白肺”提示患者發(fā)生了ARDS。患者在死亡前可出現“白肺”,也有的患者經(jīng)治療后“白肺”的影像吸收。病變部位以?xún)煞蜗氯~明顯多見(jiàn)。大部分患者病變在肺野的內、外帶混合分布,呈肺野中心性分布者很少見(jiàn)。
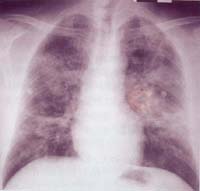
圖11 圖9病例發(fā)病后20天X線(xiàn)胸片,兩肺彌漫磨玻璃
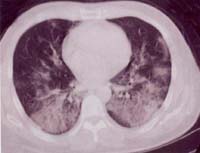
圖12 圖9病例發(fā)病后20天胸部CT片,兩肺有多發(fā)大片狀磨玻璃密度影像
影像學(xué)的動(dòng)態(tài)觀(guān)察表明,影像的形態(tài)和范圍變化快,大部分病例在1-3天復查胸片肺部呆有變化,較快者一天內病變大小即可有明顯改變。有的病例當某一部位病灶吸收后,又在其他部位出現新的病灶。有些病例的病變影像明顯吸收后,短期內再次出現或加重。病變反復過(guò)程可有1-2次。病變加重者表現為病變影像的范圍半加及出現新的病灶。也有的患者病變影像吸收時(shí)間較長(cháng),可比一般患者增加1倍,甚至持續更長(cháng)的時(shí)間。
3、病變的吸收及康復
病變吸收一般在發(fā)病2~3周后,影像表現為病變范圍逐漸減小,密度減低,以至消失。有的患者雖然臨床癥狀明顯減輕或消失,X線(xiàn)胸片已恢復正常,但HRCT檢查仍可見(jiàn)肺內有斑片或索條狀病灶影像。有的患者HRCT檢查顯示肺臟的密度不均。肺內的改為需要隨訪(fǎng)觀(guān)察。
非典找問(wèn)答
暫無(wú)相關(guān)問(wèn)答!
非典找藥品
暫無(wú)相關(guān)藥品!
用藥指南
暫無(wú)相關(guān)用藥指導!
非典找資訊
暫無(wú)相關(guān)資訊!
非典找醫生
更多 >非典找醫院
更多 >- 醫院地區等級
- 北京友誼醫院 西城區 三級甲等
- 北京協(xié)和醫院 東城區 三級甲等
- 中山大學(xué)附屬第一醫院 越秀區 三級甲等
- 首都醫科大學(xué)附屬宣武醫院 西城區 三級甲等
- 首都醫科大學(xué)附屬北京佑安醫院 豐臺區 三級甲等
- 北京積水潭醫院 西城區 三級甲等
- 中國人民解放軍第二炮兵總醫院 西城區 三級甲等
- 首都醫科大學(xué)附屬北京中醫醫院 東城區 三級甲等


